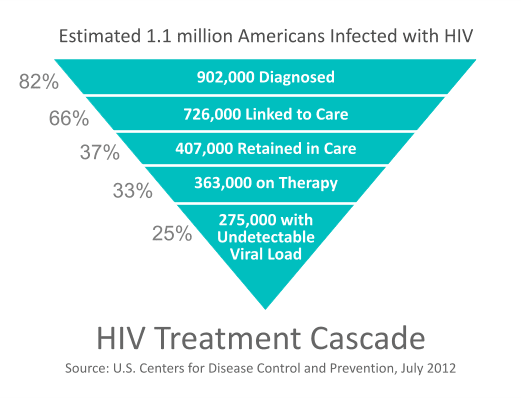
HIV tretman kaskada je reprezentativni model koji koriste savezne, državne i lokalne agencije kako bi se bolje identificirali praznine u pružanju skrbi za osobe koje žive s HIV-om. Također poznat kao HIV / AIDS Care Continuum, model nudi primamljivo ilustraciju udjela Amerikanaca koji su angažirani na svakom koraku HIV skrbi u silaznom redoslijedu od:
- Procijenjeni broj osoba zaraženih HIV-om;
- udio koji je dijagnosticiran;
- udio koji je povezan s skrbi;
- udio koji se zadržava u skrbi;
- udio koji zahtijeva antiretrovirusnu terapiju;
- udio koji zapravo prima terapiju, i;
- Udio sposoban za održavanje nedetektabilnih količina virusa (smatra se mjerom uspješnosti liječenja).
Model je prvi put opisao dr. Edward Gardner i njegovi kolege iz Odjela za zdravstvo Denvera u ožujku 2011. godine. Analiza je pokazala da je između svakog koraka kontinuuma došlo do značajnog pada do točke u kojoj je stvorena zaobljena piramida kada je postavljena u shematski kontekst ( vidi sliku).
Najzapadnija činjenica što pokazuje kaskadni tretman HIV-om je kod gotovo 1,2 milijuna Amerikanaca koji su procijenjeni da imaju HIV, samo je oko 25% uspjelo uspješno kretati kontinuumom skrbi od dijagnoze do liječenja do potpunog suzbijanja HIV virusa ,
Još gore, od 66% koji su prvobitno povezani s skrbi, gotovo polovica tih (oko 219.000 ljudi) ili je izgubljena zbog praćenja ili nesposobnosti za pristup liječenju specifičnim za HIV.
Dok su u dijagnostici pacijenata i povezanosti s brigom od 2010. do 2012. (porast od 2% odnosno 4%), zabilježeni su gubici od 3% do 4% u svim ostalim kategorijama.
Ono što nam govori kaskada liječenja HIV-a
Ove brojke naglašavaju izazove predvodnika za kreatore politike jer trenutne smjernice SAD-a zahtijevaju ne samo univerzalno testiranje HIV-a svih Amerikanaca u dobi od 15 do 65 godina, ali i poziva na pokretanje HIV terapije u vrijeme dijagnoze bez obzira na Broj CD4.
U konačnici, cilj tih politika je učinkovito tretirati što je moguće više ljudi kako bi se smanjilo tzv. "Viralno opterećenje zajednice" (CVL) unutar visokih populacija u prevalenciji. Na taj način širenje HIV-a moglo bi se dramatično smanjiti jer se infektivnost te populacije postupno smanjuje.
Međutim, postavlja se pitanje da li se ti ciljevi mogu realno postići s obzirom na značajne praznine u kontinuumu skrbi, osobito među afričkim Amerikancima koji su manje vjerojatno da će biti povezani s skrbi (62%) i manje je vjerojatno da će postići virusnu supresiju (21 %).
Mlađi Amerikanci (od 25 do 34 godine) još su gore, sa samo 56% vezanih za skrb i samo 15% postižući nedetektabilne količine virusa.
Osim toga, neki su tvrdili da je, kao alat, CVL manjkav pokazatelj infektivnosti, pod uvjetom da pretpostavlja utjecaj pojedinaca s visokim količinama virusnih virusa, podcjenjujući virusne opterećenja onih koji ostaju nedijagnosticirani.
Jedno takvo istraživanje koje provodi Sveučilište Chapel Hill u Sjevernoj Karolini sugerira da CVL može biti dvostruko veći od onoga koji se trenutno bilježi kada se izvrše epidemiološke prilagodbe.
Zatvaranje praznina
Kako bi suzili neke od praznina u kontinuumu skrbi, poboljšani sustavi pružanja skrbi istražuju brojni državni i općinski zdravstveni organi. Među ključnim ciljevima:
- Osigurati veći pristup liječenju specifičnim za HIV, osobito za marginalizirane zajednice. Povećan pristup Medicaid-u i privatnom zdravstvenom osiguranju prema Zakonu o prihvatljivoj skrbi može pomoći u ublažavanju nejednakosti zdravlja kod pogođenih populacija.
- Pojednostavnite unos testiranjem, povezivanjem na njegu i liječenjem pacijenata u integriranom pogonu (sustav poznat kao TCL-Plus). San Francisco, Los Angeles, Birmingham i Washington, D.C. su među gradovima SAD-a redovito citirani kao izlaganja najboljih praksi TLC-Plus.
- Pojačajte napore za pronalaženje "izgubljenih" pacijenata i ponovno ih povezujte na skrb. U 2013. godini Odjel za zdravlje i mentalnu higijenu grada New Yorka uspio je pronaći 689 od 797 pacijenata s HIV-om koji su izgubljeni za praćenje, na kraju ponovno povezujući ih 77% s odgovarajućom medicinskom skrbi.
- Dijelite elektronske medicinske zapise između ovlaštenih zdravstvenih agencija kako biste osigurali "elektronsko približavanje" onima koji su izgubljeni za praćenje ili potrebu za liječenjem. Od 2009. do 2011. godine, Odjel za zdravstvo Louisiane bio je u stanju identificirati i upozoriti 345 HIV pozitivnih pacijenata putem svoje Luiziane javne zdravstvene informacije Exchange (LaPHIE), u realnom vremenu, dvosmjerna elektronička zdravstvena baza podataka.
- Istražite i nove i tradicionalne načine kako poboljšati pridržavanje među ljudima na antiretrovirusnoj terapiji. To uključuje povećanje međudjelovanja liječnika i pacijenata. Studije pokazuju da bolesnici s jednim liječnikom godišnje posjećuju 94% veću vjerojatnost da će postati bolesni ili umrijeti nego netko s 4 osobe. Povećana interakcija liječnik-pacijent također korelira s poboljšanim stopama adherencije lijeka.

